Мультидисциплинарный подход в лечении больных раком прямой кишки
В НИИ онкологии им. Н.Н. Петрова выбор тактики лечения больных раком прямой кишки осуществляется мультидисциплинарной командой в составе хирурга-проктолога, патоморфолога, специалиста лучевой диагностики, радиолога и клинического онколога.
Хирургическое отделение абдоминальной онкологии НИИ онкологии им. Н.Н. Петрова тесно взаимодействует с другими подразделениями института. В лечении больных колоректальным раком широко используются комбинированные и комплексные методы лечения.
В России растет заболеваемость колоректальным раком. Специалисты НИИ онкологии видят возможности улучшения результатов лечения данной категории больных в повсеместном внедрении и стандартизации мультидисциплинарного подхода.
5-летняя выживаемость больных раком прямой кишки колеблется от 30% в развивающихся до 66% в развитых странах. Скорее всего такая существенная разница в результатах лечения больных обусловлена именно наличием или отсутствием мультидисциплинарной программы лечения. В частности, в Великобритании после разработки и внедрения клинических рекомендаций ассоциации колопроктологов удалось повысить общую выживаемость с 27 до 55%.
ХИРУРГ + ПАТОМОРФОЛОГ
Общепризнанным стандартом хирургического лечения больных раком прямой кишки является методика TME (Total mesorectal excision), то есть полное удаление опухоли с резекцией прямой кишки вместе с окружающей клетчаткой, содержащей лимфатические узлы.
+ СПЕЦИАЛИСТ ЛУЧЕВОЙ ДИАГНОСТИКИ
 У пациентов с II и III стадией заболевания результаты хирургического лечения в значительной степени неоднородны. Существенно ухудшают прогноз наличие метастазов в лимфатических узлах, инвазия опухоли в жировую клетчатку и др. В этих случаях необходимо применение дополнительных способов воздействия на опухоль.
У пациентов с II и III стадией заболевания результаты хирургического лечения в значительной степени неоднородны. Существенно ухудшают прогноз наличие метастазов в лимфатических узлах, инвазия опухоли в жировую клетчатку и др. В этих случаях необходимо применение дополнительных способов воздействия на опухоль.
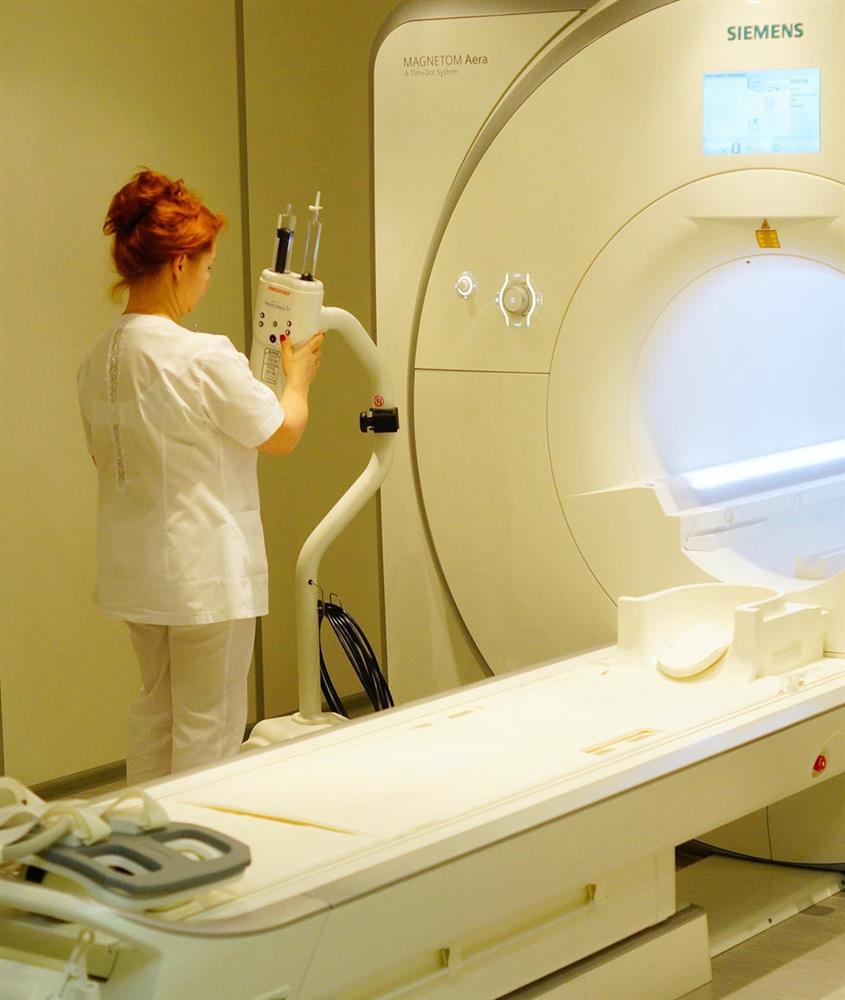
Требуются точные диагностические методы оценки состояния лимфоузлов и степени распространения опухоли. Выбор тактики лечения рака прямой кишки основывается на данных магнитно-резонансной томографии и ТРУЗИ. Очевидно, что в мультидицсциплинарной команде по лечению рака прямой кишки необходим специалист лучевой диагностики.
+ РАДИОЛОГ
История лучевого лечения рака прямой кишки началась еще в начале XX века. Но до сих пор нет однозначного ответа на вопрос о том, когда нужно проводить лучевую терапию.
Предоперационная радиотерапия:
- снижает вероятность рецидивов более эффективно, чем послеоперационная
- увеличивает риск послеоперационных осложнений.
- ее применение требует надежных методов диагностики и правильного клинического стадирования заболевания, что возможно только в крупных современных онкоцентрах.
 Существуют две основные методики предоперационной радиотерапии рака прямой кишки: концентрированная лучевая терапия, которая проводится в течение 5 дней крупными фракциями ежедневно и пролонгированный курс меньшими дозами в течение 22 - 24 дней.
Существуют две основные методики предоперационной радиотерапии рака прямой кишки: концентрированная лучевая терапия, которая проводится в течение 5 дней крупными фракциями ежедневно и пролонгированный курс меньшими дозами в течение 22 - 24 дней.
Послеоперационная радиотерапия:
- проводится на основании гистологии, то есть по более объективным показаниям
- снижает вероятность хирургических осложнений
- недостатком считается необходимость подведения более высоких доз
Интраоперационная лучевая терапия - методика, основанная на облучении ложа опухоли во время хирургической операции. В этом случае можно подвести к опухоли высокие дозы более результативно, чем при дистанционной лучевой терапии.
Применение предоперационной химиолучевой терапии
Внедрение неоадьювантной химиолучевой терапии позволило значительно снизить частоту рецидивов, повысило общую и безрецидивную выживаемость больных.
Химиотерапия позволяет добиться значительного регресса у большинства больных раком прямой кишки, ее применение дает значительное уменьшение размеров опухоли, а в некоторых случаях достигается ее полное исчезновение.
Большие успехи достигнуты в химиолучевом лечении аденокарцином прямой кишки: в 20 -25% наблюдается полное исчезновение опухоли. Это позволяет в некоторых случаях обойтись без хирургического вмешательства вообще, либо выполнить щадящую, органосохранную операцию.
Заключение
Развитие хирургии рака прямой кишки в отношении улучшения отдаленных результатов лечения достигло предельного уровня. Дальнейшее совершенствование хирургических методик в основном направлено на улучшение качества жизни больных и минимизацию травмы.
В крупных онкологических центрах вопросы стратегии и тактики лечения решаются индивидуально для каждого пациента мультидисциплинарной командой специалистов. Комплекс мер дает возможность уменьшить объем предполагаемой операции, либо вообще избежать ее.
